MI SELECCIÓN DE NOTICIAS
Noticias personalizadas, de acuerdo a sus temas de interés
En marzo, cuando comenzó la crisis, Colombia tenía 5.346 UCI y hoy completa 9.827. Además, subió el número de laboratorios a 119
Uno de los beneficios que generó la pandemia en tan solo seis meses ha sido el fortalecimiento de la red y capacidad hospitalaria en Colombia.
Por muchos años, el sistema de salud ha sido el centro de discusión de los gobiernos y del Legislativo. Sin embargo, no se habían ejecutado acciones contundentes que reflejaran una mejoría y produjeran un ambiente de mayor optimismo entre usuarios, profesionales de la salud y las 1.602 sedes que prestan el servicio en el territorio.
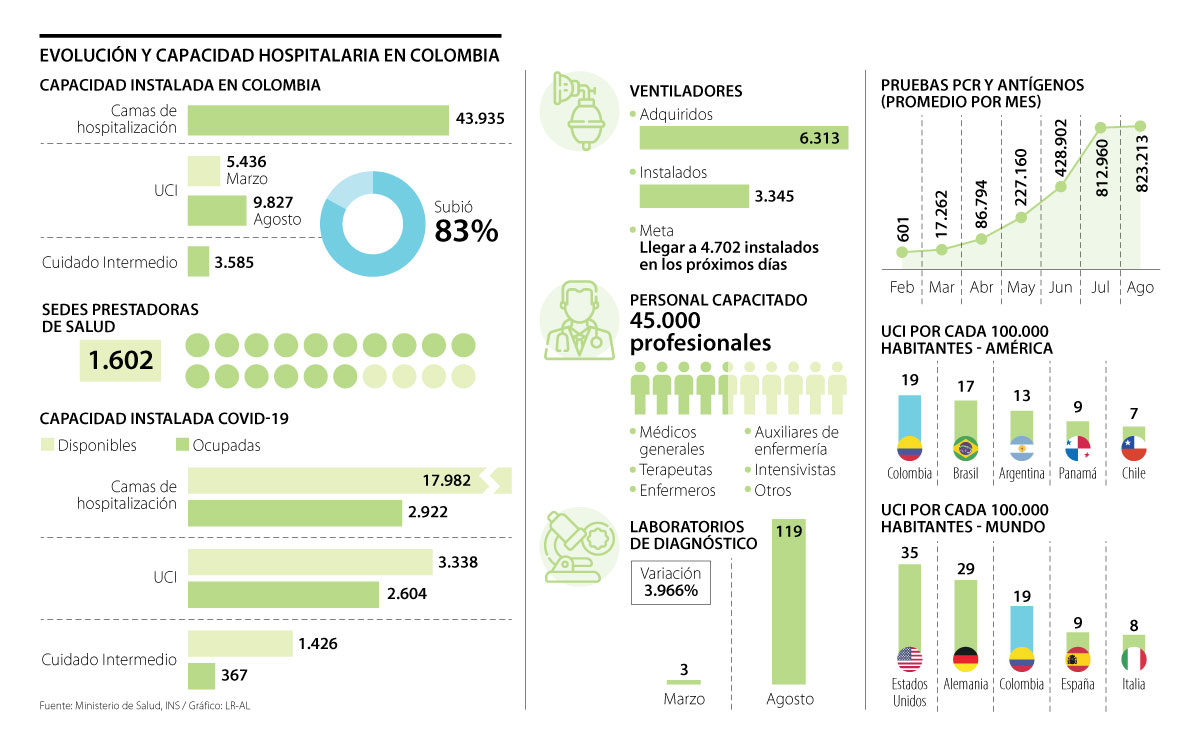
Sin duda, el esfuerzo del Gobierno, en cabeza del Ministerio de Salud y el Instituto Nacional de Salud (INS), pese a los retos que aún persisten, evidencia un manejo positivo en la atención de la emergencia sanitaria, que se traduce en un incremento en la capacidad de Unidades de Cuidados Intensivo (UCI), centros de atención, laboratorios de procesamiento de pruebas, capacitación al personal de salud y comparaciones óptimas frente a otros países de la región e, incluso, frente a los europeos más afectados por el covid-19.
Para la directora del INS, Martha Ospina, “las medidas trajeron beneficios que nos permitieron desacelerar la transmisión y dar respuesta a la demanda de atención de las personas contagiadas por parte de los servicios de salud, sin que estos colapsaran. Lo que vemos hoy es muy diferente a lo que teníamos en marzo. Colombia es el país de América Latina con mayor y mejor capacidad diagnóstica”.
A nivel local, uno de los casos más preocupantes para las autoridades de salud y el gremio de médicos especialistas era la baja capacidad instalada de UCI. Al principio de la emergencia (marzo), el país contaba con 5.346 camas y, actualmente, el número aumentó 83%, a 9.827 unidades.
Por ello, el ministro de Salud, Fernando Ruiz, hizo énfasis en que el país está cerca de duplicar el número de camas en UCI que tenía al comienzo y “la estrategia buscó evitar el colapso del sistema hospitalario para que pudiéramos recibir a todos los pacientes que necesitaran atención. Los modelos matemáticos mostraban que, si no hacíamos nada, habríamos llegado a tener hasta 73.000 pacientes en UCI en un solo día. Eso habría sido inmanejable porque solo contábamos con 5.346 camas”.
Con este salto hospitalario, en la región, el país registra la mayor cantidad de UCI por cada 100.000 habitantes, con 19 camas; seguido de Brasil, con 17; Argentina, con 13; Panamá, con nueve; y Chile, con siete, según cifras del Gobierno.
Para el adecuado funcionamiento de las UCI, la administración nacional adquirió 6.313 ventiladores, de los cuales 5.967 (95%) fueron comprados, y 346 (5%) recibidos por donaciones. De ese total, 3.886 están en el país, y 3.345 ya fueron instalados y prestan su servicio. El restante se encuentra en fabricación (39%), acondicionamiento (22%) y en tránsito internacional o nacionalización.
En este caso, el Gobierno se comprometió a aportar, como mínimo, 70% de los ventiladores necesarios para adecuar las nuevas UCI (4.702 ventiladores).
Aunque los ventiladores son el dispositivo principal para la adecuación de UCI, los hospitales también recibieron bombas de infusión y monitores. Siguiendo ese hilo, los Centros Reguladores de Urgencias, Emergencias y Desastres (Crue) de departamentos y distritos asumieron el control de las UCI para saber en dónde hay camas disponibles y remitir a los pacientes.
Entre tanto, la directora del INS detalló cómo fue el desarrollo de las medidas que, desde marzo, tomó el Gobierno junto al sector salud y destacó el avance de tres laboratorios de procesamiento y diagnóstico de pruebas a 119 en la actualidad, con una inversión de $14.000 millones para el sistema territorial por parte de la cartera de Salud. Este desarrollo se notó en el alza de elaboración de pruebas, pues se pasó de 17.262 en marzo a cerca de 830.000 en agosto.
“El diagnóstico de los laboratorios departamentales era muy preocupante, pero ya somos el país de Latinoamérica que más vemos el espectro de casos que tenemos. En el día que se toma la decisión de la cuarentena estricta, algo que la gente no recuerda es que se toma por la velocidad de transmisión, era una velocidad enorme”, dijo.
Otro punto en el desarrollo del sistema hospitalario fue la capacitación de médicos, terapeutas físicos y respiratorios, auxiliares de enfermería, intensivistas y demás personal de salud porque, incluso si se tuviera toda la dotación necesaria, se requiere de profesionales preparados para atender una coyuntura sin precedentes.
En esto, el Minsalud destacó que “el entrenamiento al talento humano en salud ha sido la otra arista del plan de expansión. En ese aspecto, unos 45.000 trabajadores han sido capacitados en el manejo de pacientes de cuidados intensivos”.
Todas las cifras que muestra la robustez del sistema fueron respaldadas por el presidente de la Asociación Colombiana de Empresas de Medicina Integral (Acemi), Gustavo Morales, quien puntualizó que el sistema de salud dejó ver su capacidad de reaccionar rápidamente ante los desafíos de la pandemia por la financiación del Estado y la administración del sector privado.
“Logramos ampliar la infraestructura hospitalaria, innovar los protocolos, ampliar la capacidad de pruebas y transformar los procedimientos de atención de forma virtual o a través de la telemedicina”, subrayó.
Finalmente, Juan Carlos Giraldo, director de la Asociación Colombiana de Hospitales y Clínicas (Achc), apuntó que el papel del sector ha sido fundamental para el desarrollo de la atención priorizada de la situación y dividió la expansión de la cobertura en dos fases: la interna y externa.
"El sector ha respondió a la alerta y la emergencia; se ha expandido. La primera etapa, entre marzo y mayo, obligó a hacer adecuaciones en el interior en infraestructura, personal y capacitación. La segunda, desde junio hasta hoy, fue la expansión externa para la capacidad instalada e insumos, como las UCI, ventildores y elementos de protección", dijo.
Colombia frente a la región y los países europeos más afectados
Según el Ministerio de Salud, Colombia presenta 341 muertes por cada millón de habitantes, índice que, aunque es alto y preocupante, también es inferior frente a Ecuador (359); Panamá (439), México (470); Estados Unidos (534); Brasil (540); Chile (568) y Perú (834).
Con relación a Europa, la cifra también es más baja que en Francia (468), Italia (586); Reino Unido (612) y España (617). La tasa de letalidad es 3,2%, frente a la de 7,5% de España.
Solicitaron a representantes legales de la EPS proceder "de forma inmediata" con la restitución de la administración integral
El país que hereden nuestros hijos debe ser una Colombia unida y en paz, con una institucionalidad legítima que emerja de las urnas mediante el voto libre de los ciudadanos